Covid-19 : l’épidémie en direct
| Dernières nouvelles (02/03/20) |
|---|
| A la date du 2 mars 2020, l’infection respiratoire Covid-19 a à son actif 2800 décès. Certains patients peuvent entrer en détresse respiratoire aiguë sévère, développer une insuffisance rénale aiguë, voire une défaillance de plusieurs organes, pouvant conduire au décès. Mais il ne faut pas céder à la panique : le taux de mortalité moyen du virus reste relativement faible, évalué à ce stade entre 1% et un peu plus de 3%. A mettre cependant en perspective avec celui de 0,1 % de la grippe saisonnière. Une étude qui vient d’être publiée le 27 février dernier dans une revue scientifique internationale (le JAMA) émanant de chercheurs chinois, identifie des profils de patients infectés chez qui les cas de coronavirus Covid-19 sont particulièrement sévères (les hommes âgés de plus de 70 ans et déjà malades). Jusqu’à 39 ans, le taux de mortalité reste très bas, à 0,2 %, puis passe à 0,4 % chez les quadragénaires, à 1,3 % chez les 50-59 ans, à 3,6 % chez les 60-69 ans, à 8 % chez les 70-79 ans et dépasse 14 % chez les plus de 80 ans. Les personnes souffrant de maladies associées (« comorbidités ») sont plus à risque. Il s’agit d’hypertension, de diabète, d’asthme et de BPCO. Le taux de mortalité grimpe ainsi à 6,3% chez les patients atteints de maladie respiratoire (insuffisance respiratoire, asthme, bronchopneumopathie chronique obstructive…). En effet, sans surprise, la BPCO semble augmenter le risque (multiplié par 2,68, mais ce chiffre reste à confirmer). Le taux de mortalité est de 10,5 % en cas de maladie cardio-vasculaire (insuffisance cardiaque, antécédent d’AVC ou d’infarctus…), de 7,3 % chez les personnes diabétiques, de 6 % en cas d’hypertension et de 5,6 % de cancer. |
| Les gestes « barrière » à adopter Selon le Directeur général de la santé, Jérôme Salomon : « On a toujours tendance à penser que le masque protège, or, on sait que la transmission principale se fait par les mains. On touche en permanence des surfaces contaminées, on touche des personnes et on se touche le visage environ une fois par minute donc si on a des mains contaminées, il faut vraiment penser au lavage des mains. C’est une très bonne pratique, quel que soit le virus, que ce soit celui de la bronchiolite ou de la grippe saisonnière. » – Le lavage régulier des mains est le premier réflexe pour se protéger. – Tousser ou éternuer dans son coude est recommandé pour protéger son entourage. – Utiliser des mouchoirs jetables est préférable. – Le port du masque chez une personne non malade ou qui n’a pas voyagé dans une zone à risque (Chine avec Hong Kong et Macao, Singapour, Corée du Sud, Iran, régions italiennes de Lombardie et de Vénétie) « n’est pas recommandé » car son efficacité « n’est pas démontrée ». – Le port du masque est cependant fortement encouragé en cas de retour d’une zone à risque et ce pendant 14 jours, soit la durée d’incubation estimée du Covid-19, afin d’éviter la diffusion de la maladie par voie aérienne. – Un confinement individuel est conseillé en cas de retour de zone à risque (limitation des déplacements inutiles, ne pas côtoyer de personnes à la santé fragile). – En cas de symptômes à l’occasion d’un retour d’une zone à risque, appeler le SAMU (numéro : 15) pour décrire ses symptômes, et ne pas se rendre chez son médecin. |
| Dernières nouvelles (04/02/20) |
|---|
| Depuis le début de l’épidémie, au 04 février, 24 597 cas (dont 24 384 en Chine) ont été recensés et 493 décès (dont un aux Philippines et un à Hong Kong). La Commission nationale de la santé chinoise vient de préciser que parmi les personnes décédées, 80% étaient âgées de 60 ans ou plus et 75% souffraient déjà de problèmes de santé. Le plus jeune patient décédé avait 36 ans et le plus âgé 89. La Commission confirme ce mercredi quelques 892 cas de guérison à travers le pays. |
Article du 31 janvier 2020
Le nouveau virus dont le nom de code est 2019-nCoV peut-il provoquer une épidémie comparable à celle du Sras (syndrome respiratoire aigu sévère) ? Au 30 janvier 2020, près de 8 000 infections ont été recensées dans une vingtaine de pays, entraînant 170 décès, uniquement sur le sol chinois. Le nombre de cas a triplé en l’espace d’une dizaine de jours et le nombre de décès a fait de même. Mais la virulence reste inconnue et experts comme autorités de santé se veulent rassurants en cette fin janvier même si l’OMS vient de décréter une urgence de portée internationale.
Les coronavirus forment une immense famille de virus respiratoires à ARN très répandue dans le monde. Ces virus peuvent parfois causer des infections chez l’Homme, le plus souvent associées à des rhumes et à des syndromes grippaux bénins et de guérison spontanée. Ils peuvent néanmoins être à l’origine de complications respiratoires de type pneumonie chez des personnes immunodéprimées ou des nourrissons. Les coronavirus étant des virus respiratoires, on les trouve donc dans le nez, la gorge et les poumons.
Dans un passé récent, deux coronavirus ont entrainé des épidémies graves chez l’Homme : le Sras-CoV (Syndrome respiratoire aigu sévère) et le Mers-CoV (Middle East Respiratory Syndrome coronavirus). Le premier fut responsable d’une épidémie mondiale entre novembre 2002 et juillet 2003 avec, à son actif 774 morts dans le monde (mortalité de 10 %). Le second a été identifié pour la première fois en 2012 au Moyen-Orient. Sa mortalité avoisine les 37 %.
Jamais observé jusqu’alors, le 2019-nCoV semble proche du point de vue génétique de celui qui avait provoqué l’épidémie de Sras avec 80 % de similarités entre les deux virus. Descendant probablement d’un virus de chauve-souris, il aurait émergé au début du mois de décembre dernier dans un marché de Wuhan, ville chinoise de 11 millions d’habitants.
On suppose que la source était des animaux vendus dans ce marché et qu’il y a eu passage chez l’homme. La transmission du virus entre personnes (interhumaine) est désormais avérée. Mais l’ampleur de l’épidémie dépendra de l’intensité de cette transmission et du degré de contagiosité du virus. Au 27 janvier 2019, en Chine 2 à 3% des personnes infectées par le virus sont décédées et 16-21% sont tombées gravement malades (1).
Des gouttelettes de sécrétions nasales chargées de particules virales
Dixit l’agence nationale Santé publique France, comme les autres virus de la même famille, ce coronavirus se transmettrait lors de contacts étroits après l’inhalation de gouttelettes infectieuses émises lors d’éternuements ou de toux ou après un contact avec des surfaces fraîchement contaminées par ces secrétions. Mais des gouttelettes plus fines (aérosols) peuvent voyager bien plus loin. A ce stade de l’épidémie, on ne connaît pas avec certitude le type de gouttelettes qui sont infectieuses dans le cas du 2019-nCoV. Les coronavirus survivent jusqu’à trois heures dans le milieu extérieur, sur des surfaces inertes sèches (plusieurs jours en milieu aqueux).
En France, l’isolement des patients à l’hôpital et la mise en œuvre d’une surveillance étroite des personnes ayant été en contact (les « cas-contact ») a pour objectif de prévenir des transmissions secondaires à partir de ces cas.
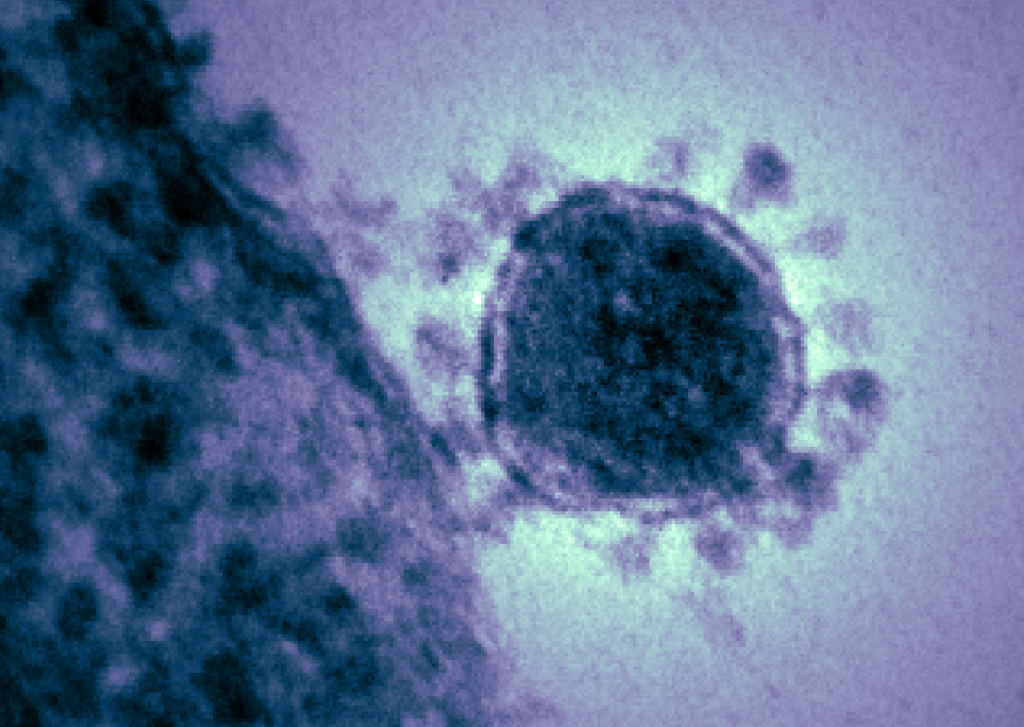
Afin de pénétrer dans les cellules du nez, le virus utilise une sorte de clé, appelée protéine S (Spike, « pointe, épi » en anglais). Il est hérissé de multiples protéines S à sa surface. D’où cette « couronne » si particulière très visuelle et qui a servi à baptiser cette famille de virus. Les serrures sont des protéines situées à la surface des cellules humaines. Chaque virus a ses propres clés. Les coronavirus auront de ce fait chacun des serrures différentes. Une fois entré dans la cellule de l’hôte, il force la machinerie à reproduire des copies de lui-même qui, en quelques heures, ressortiront de la cellule, souvent en la détruisant, pour aller en infecter d’autres. Contrairement à la grippe, qui reconnaît exclusivement des serrures présentes à la surface des cellules de l’appareil respiratoire, les coronavirus ciblent les cellules d’autres organes (reins, intestin, cœur, etc.). Aux défaillances pulmonaires sévères peuvent donc s’ajouter des insuffisances rénales et des défaillances cardiaques.
Quelles sont les personnes les plus à risque ?
Selon Anne Goffard, virologue au CHU de Lille, « les personnes les plus prédisposées aux complications suite à l’infection par les coronavirus sont celles qui sont immunodéprimées (en raison d’une maladie ou d’un traitement médical qui abaisse leurs défenses immunitaires) ou dont le système immunitaire fonctionne moins bien, comme celui des personnes âgées.* Cela valait pour le MERS-CoV, mais pas pour le Sras-CoV avec le décès de patients jeunes. Les premières informations concernant le nouveau coronavirus semblent indiquer que les décès concernent des gens très âgés, qui ont déjà d’autres pathologies. Comme pour la grippe, les patients avec des maladies chroniques préexistantes telles que l’hypertension artérielle, les maladies cardiovasculaires, hépatiques et respiratoires (asthme, BPCO, fibrose, cancer broncho-pulmonaire), le diabète, semblent plus susceptibles de développer des formes sévères, de même que les personnes âgées. Ce que confirmait l’OMS le 23 janvier : « la plupart des patients décédés avaient un système immunitaire défaillant du fait de la présence de maladies associées ».
Fièvre, toux ou troubles respiratoires parmi les signes à repérer
La durée de l’incubation (la personne est infectée mais les signes ne sont pas encore apparus) semble être de l’ordre de 7 jours mais pourrait aller jusqu’à 14 jours. Certains experts de l’OMS penchent plutôt pour une période d’incubation plus courte (2), comprise entre 1 et 2 jours. A ce stade des investigations, il est possible, mais pas certain, que des enfants et des individus jeunes soient infectieux alors même qu’ils ne présentent aucun symptôme. Les experts sont en train de déterminer le degré de contagiosité.
Il faut être vigilent, principalement chez les personnes étant de potentiels cas-contact, vis-à-vis de l’apparition éventuelle de symptômes tels fièvre, toux ou troubles respiratoires (sensation d’oppression et/ou douleur thoracique, avec parfois dyspnée/difficulté à respirer), typiques des infections respiratoires virales.
Dans l’article scientifique de référence (3), le point commun entre les patients infectés est une pneumopathie associée à une fièvre dans l’immense majorité des cas (98 %), une toux (76 %), moins souvent des douleurs musculaires ou une fatigue (44 %).
Les signes et symptômes suivants se sont avérés plus rares : expectoration (28 %), céphalées (8 %), crachement de sang provenant des voies respiratoires (5 %) ou encore diarrhée (3 %). Au cours de l’évolution, une dyspnée est survenue chez plus d’un patient sur deux. Les complications ont été variées et, pour certaines, graves : syndrome de détresse respiratoire aigu (29 %), atteinte cardiaque aiguë (12 %) ou encore surinfection (10 %). La durée médiane entre les premiers symptômes et les difficultés respiratoires était de 8 jours (5-13 jours).
Des anomalies pulmonaires détectables sur la radiographie des poumons sont également décrites.
Ne pas se rendre aux urgences
En cas de présence de symptômes après un voyage en Chine ou un contact avec quelqu’un rentrant de ce pays, il faut contacter le 15 pour bénéficier d’une évaluation par un médecin régulateur et de ne pas se rendre aux urgences ou chez son médecin pour éviter toute possible contagion. Les patients susceptibles d’avoir été infectés par le coronavirus sont dirigés vers des hôpitaux dits « de référence ». C’est ensuite au Centre national de référence (CNR) de l’Institut Pasteur à Paris de vérifier si le patient est positif ou négatif, grâce à un test mis au point après le séquençage du génome du virus par les Chinois. Connaître son génome permet d’en déduire la structure de ses protéines, notamment celles qu’il utilise pour infecter les cellules humaines et donc aussi d’imaginer des médicaments qui bloqueront ce processus.
Et comme les virus peuvent subir des mutations, l’on pourrait craindre que le coronavirus ne devienne plus dangereux pour l’être humain. Cependant, du fait des mécanismes d’adaptation, les virus très pathogènes perdent en virulence au fil du temps, explique le chercheur Meriadeg Le Gouil (Université de Caen Normandie)**.
Inutile d’acheter des masques, rappelait il y a quelques jours Agnès Buzyn, la ministre des solidarités et de la santé. Les mesures barrières recommandées dans les épidémies de grippe (tousser dans son coude, utiliser des mouchoirs à usage unique, porter un masque lorsqu’on est malade, se laver régulièrement les mains) sont probablement efficaces.
Aucun traitement spécifique n’existe pour l’instant. Les soins apportés aux personnes infectées sont donc purement symptomatiques.
Pour suivre les informations officielles :
Site de l’Institut Pasteur :
https://www.pasteur.fr/fr/centre-medical/fiches-maladies/coronavirus-wuhan
Références : (1) https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports (2) https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200127-sitrep-7-2019--ncov.pdf (3) Chaolin Huang et coll. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China Lancet 2020 : publication avancée en ligne le 24 janvier. * Ce que les coronavirus font à notre corps. The Conversation 30 janvier 2020 ** Qu’a-t-on appris de l’analyse génétique du coronavirus ? The Conversation 30 janvier 2020